Powiększanie piersi: leczenie hipotrofii piersi
Spis treści:
DEFINICJA, CELE I ZASADY
Hipoplazję piersi definiuje się jako niedostatecznie rozwiniętą objętość piersi w stosunku do morfologii pacjentki. Może być konsekwencją niedostatecznego rozwoju gruczołu w okresie dojrzewania lub wystąpić wtórnie do zmniejszenia objętości gruczołu (ciąża, utrata masy ciała, zaburzenia hormonalne itp.). Brak objętości może wiązać się także z opadaniem powiek („opadanie” klatki piersiowej z obwisłymi gruczołami, rozciąganiem skóry i zbyt niskim położeniem otoczek).
„To niedożywienie jest często źle odbierane fizycznie i psychicznie przez pacjentkę, która przeżywa je jako atak na swoją kobiecość, co prowadzi do zmiany pewności siebie, a czasem do głębokiego złego samopoczucia, które może osiągnąć prawdziwy kompleks. Dlatego też interwencja proponuje zwiększenie objętości piersi uznawanych za zbyt małe poprzez wszczepienie protez. »
Interwencję można przeprowadzić w każdym wieku od 18 lat. Nieletniego pacjenta zwykle nie uznaje się za zdolnego do operacji. Jest to jednak możliwe w przypadku ciężkiej hipoplazji lub w kontekście rekonstrukcji, takiej jak pierś kanalikowa lub agenezja piersi. Ten cel czysto estetyczny nie może być objęty ubezpieczeniem zdrowotnym. Tylko w kilku rzadkich przypadkach prawdziwej agenezji piersi (całkowity brak rozwoju piersi) można czasami liczyć na zaangażowanie Ubezpieczenia Społecznego po uprzedniej zgodzie.
Obecnie stosowane implanty piersi składają się z otoczki i wypełniacza. Koperta zawsze wykonana jest z elastomeru silikonowego. Protezy różnią się natomiast zawartością, czyli wypełniaczem znajdującym się wewnątrz panewki. Implant uważa się za wstępnie wypełniony, jeżeli fabrycznie dodano wypełniacz (żel i/lub surowica solankowa). Dlatego zakres różnych objętości jest ustalany przez producenta. Implanty napompowane solą fizjologiczną wypełnia chirurg, który w trakcie zabiegu może w pewnym stopniu regulować objętość implantu.
WSTĘPNIE WYPEŁNIONE IMPLANTY SILIKONOWE NOWEJ GENERACJI
Zdecydowana większość protez montowanych obecnie we Francji i na całym świecie jest wstępnie wypełniona żelem silikonowym.
„Te implanty, które są stosowane od ponad 40 lat, okazały się nieszkodliwe i doskonale nadają się do tego typu operacji, ponieważ ich konsystencja jest bardzo zbliżona do normalnych piersi. One także przeszły istotne zmiany, zwłaszcza pod koniec lat 1990., mające na celu skorygowanie niedociągnięć, o które można było im zarzucić. Obecnie wszystkie implanty dostępne we Francji spełniają precyzyjne i rygorystyczne normy: oznakowanie CE (Wspólnota Europejska) + aprobata ANSM (Krajowa Agencja ds. Bezpieczeństwa Leków i Produktów Zdrowotnych). »
Składają się z miękkiego żelu silikonowego otoczonego wodoodporną, trwałą i elastyczną powłoką z elastomeru silikonowego, która może być gładka lub teksturowana (szorstka). Znaczące udoskonalenia nowych implantów, zwiększające ich niezawodność, dotyczą zarówno skorup, jak i samego żelu:
• skorupy, teraz o znacznie mocniejszych ściankach, zapobiegają „krwawieniu” żelu (co było głównym źródłem skorup) i są znacznie bardziej odporne na zużycie;
• „lepkie” żele silikonowe, których konsystencja jest mniej rzadka, znacznie zmniejszają ryzyko rozprzestrzenienia się w przypadku pęknięcia otoczki.
Oprócz wzrostu niezawodności, nową generację implantów silikonowych charakteryzuje także duża różnorodność dostępnych obecnie kształtów, co pozwala na ich indywidualne dostosowanie do każdego konkretnego przypadku. I tak obok klasycznych protez okrągłych pojawiły się implanty „anatomiczne”, profilowane na kształt kropli wody, mniej lub bardziej wysokie, szerokie lub wystające. Ta duża różnorodność kształtów w połączeniu z szerokim wyborem objętości pozwala na optymalizację i dostosowanie niemal „indywidualnego” doboru protez zgodnie z morfologią pacjentki i jej osobistymi oczekiwaniami.
INNE TYPY IMPLANTÓW
Panewki protez zawsze wykonane są z elastomeru silikonowego, wypełnienie jest inne. Do chwili obecnej we Francji dozwolone są jedynie dwie alternatywy dla żelu silikonowego: Surowica fizjologiczna: jest to słona woda (stanowiąca 70% masy ciała człowieka). Protezy te mogą być „wstępnie wypełnione” (fabrycznie) lub „nadmuchiwane” (przez chirurga podczas operacji). Ze względu na zawartość płynną (a nie galaretowatą) mają nienaturalną konsystencję, tworzą o wiele bardziej wyczuwalne w dotyku, a nawet widoczne „fałdy” i często mogą ulec nagłemu, a czasem przedwczesnemu deflacji. Hydrożel: Jest to ostatnia substancja, która uzyskała aprobatę Afssaps w 2005 roku. Jest to wodny żel składający się głównie z wody zagęszczonej pochodną celulozy. Żel ten, który ma bardziej naturalną konsystencję niż sól fizjologiczna, jest wchłaniany przez organizm także w przypadku pęknięcia błony śluzowej. Wreszcie, istnieją protezy, których silikonowa skorupa jest pokryta poliuretanem, co może pomóc w zmniejszeniu częstości występowania uszkodzeń skorupy.
PRZED INTERWENCJĄ
W zależności od kontekstu anatomicznego, preferencji i przyzwyczajeń chirurga oraz życzeń wyrażonych przez pacjenta zostanie uzgodniona strategia operacyjna. Pozwoli to określić lokalizację blizn, rodzaj i wielkość implantów oraz ich położenie w stosunku do mięśnia (patrz poniżej). Przedoperacyjne badania krwi zostaną wykonane zgodnie z zaleceniami. Anestezjolog weźmie udział w konsultacji nie później niż 48 godzin przed operacją. Zalecane jest badanie rentgenowskie piersi (mammografia, USG). Zdecydowanie zaleca się rzucenie palenia co najmniej miesiąc przed i miesiąc po zabiegu (tytoń może spowolnić gojenie). Nie należy przyjmować leków zawierających aspirynę przez dziesięć dni przed zabiegiem. Najprawdopodobniej zostaniesz poproszony o post (niejedzenie i picie czegokolwiek) przez sześć godzin przed zabiegiem.
RODZAJ ZNIECZULENIA I METODY HOSPITALIZACJI
Rodzaj znieczulenia: Najczęściej jest to klasyczne znieczulenie ogólne, podczas którego następuje całkowity sen. W rzadkich przypadkach można jednak zastosować znieczulenie „czujne” (znieczulenie miejscowe wzmocnione środkami uspokajającymi podawanymi dożylnie) (po konsultacji z chirurgiem i anestezjologiem). Metody hospitalizacji: Interwencja wymaga zazwyczaj jednodniowej hospitalizacji. Wejście następuje wówczas rano (lub czasami poprzedniego popołudnia), a wyjście możliwe jest następnego dnia. Jednak w niektórych przypadkach interwencję można przeprowadzić „ambulatoryjną”, czyli wychodząc tego samego dnia po kilkugodzinnej obserwacji.
INTERWENCJA
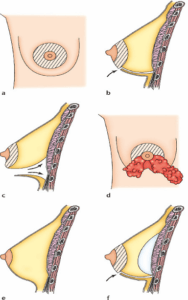
Każdy chirurg stosuje własną technikę i dostosowuje ją do konkretnego przypadku, aby osiągnąć najlepsze rezultaty. Możemy jednak zachować ogólne, podstawowe zasady: Nacięcia skóry: Istnieje kilka możliwych „podejść”:
• otoczkowe drogi oddechowe z nacięciem w dolnym odcinku obwodu otoczki lub poziomym otworem omijającym brodawkę od dołu (1 i 2);
• pachową, z nacięciem pod pachą, pod pachą (3);
• drogą podsutkową, z nacięciem w rowku znajdującym się pod piersią (4). Ścieżka tych nacięć odpowiada oczywiście lokalizacji przyszłych blizn, które będą zatem ukryte w stawach lub w naturalnych fałdach.
Zakładanie protez
Przechodząc przez nacięcia, implanty można następnie wprowadzić do utworzonych kieszonek. Możliwe są dwie pozycje:
• przedmięśniowy, w którym protezy znajdują się bezpośrednio za gruczołem, przed mięśniami piersiowymi;
• zamięśniowy, w którym protezy umiejscowione są głębiej, za mięśniami piersiowymi.
Wybór pomiędzy tymi dwoma miejscami, wraz z ich zaletami i wadami, należy omówić ze swoim chirurgiem. Działania uzupełniające W przypadku kombinacji (wypadanie piersi, niskie otoczki) zaobserwowaliśmy, że pożądane może być zmniejszenie skóry piersi w celu jej uniesienia („mastopeksja”). Ta resekcja skóry spowoduje większe blizny (wokół otoczki ± w pionie). Dreny i opatrunki W zależności od przyzwyczajeń chirurga można założyć niewielki dren. To urządzenie jest przeznaczone do usuwania krwi, która może gromadzić się wokół protez. Na zakończenie zabiegu zakładany jest bandaż „modelujący” z bandażem elastycznym. W zależności od chirurga, podejścia i ewentualnej konieczności przeprowadzenia dodatkowych zabiegów, zabieg może trwać od godziny do dwóch i pół godziny.
PO INTERWENCJI: OBSERWACJA OPERACYJNA
Przebieg pooperacyjny może czasami być bolesny w ciągu pierwszych kilku dni, szczególnie w przypadku implantów o dużej objętości i zwłaszcza jeśli są one umieszczane za mięśniami. Na kilka dni zostanie przepisane znieczulenie dostosowane do natężenia bólu. W najlepszym przypadku pacjent będzie odczuwał silne poczucie napięcia. We wczesnych stadiach często występują obrzęki (obrzęk), wybroczyny (siniaki) i trudności w unoszeniu ramion. Pierwszy bandaż usuwa się po kilku dniach. Następnie zastępuje się go lżejszym bandażem. Następnie może zostać zalecone noszenie stanika w dzień i w nocy przez kilka tygodni. W większości przypadków szwy są wewnętrzne i wchłanialne. W przeciwnym razie zostaną one usunięte po kilku dniach. Pozwól na regenerację z przerwą w aktywności trwającą od pięciu do dziesięciu dni. Z wznowieniem aktywności sportowej wskazane jest odczekać od jednego do dwóch miesięcy.
РЕЗУЛЬТАТ
Aby ocenić efekt końcowy, wymagany jest okres od dwóch do trzech miesięcy. Jest to czas potrzebny na przywrócenie elastyczności piersi i ustabilizowanie protezy.
„Operacja poprawiła objętość i kształt klatki piersiowej. Blizny są zazwyczaj bardzo niewidoczne. Zwiększenie objętości biustu wpływa na ogólną sylwetkę, zapewniając większą swobodę w ubiorze. Oprócz tych usprawnień fizycznych, przywrócenie pełnej i integralnej kobiecości często ma bardzo korzystne skutki na poziomie psychologicznym. »
Celem tej operacji jest doskonalenie, a nie doskonałość. Jeśli Twoje życzenia są realistyczne, wynik powinien Cię bardzo uszczęśliwić. Spójność wyników Niezależnie od żywotności protezy (patrz poniżej) i zakładając występowanie znacznych wahań masy, objętość piersi pozostanie stabilna w dłuższej perspektywie. Jednakże, jeśli chodzi o kształt i „trzymanie” piersi, „powiększone” piersi będą, podobnie jak naturalne piersi, poddawane działaniu grawitacji i starzenia się z różną szybkością, w zależności od wieku i jakości podpory skóry, a także objętość piersi. implanty.
WADY WYNIKU
Czasami mogą wystąpić pewne wady:
• asymetria objętości resztkowej, niecałkowicie skorygowana pomimo implantów o różnej wielkości; • zbyt duża sztywność przy niewystarczającej elastyczności i mobilności (szczególnie przy dużych implantach);
• nieco sztuczny wygląd, szczególnie u pacjentów bardzo szczupłych, z nadmierną widocznością brzegów protezy, szczególnie w górnym odcinku;
• Zawsze możliwa jest nadwrażliwość na dotyk implantów, zwłaszcza przy małej grubości tkanki (skóra + tłuszcz + gruczoł) pokrywającej protezę (szczególnie przy dużych implantach).
• Może wystąpić zwiększone opadanie piersi, szczególnie w przypadku stosowania dużych implantów. W przypadku niezadowolenia niektóre z tych braków można skorygować chirurgicznie po kilku miesiącach.
INNE PYTANIA
Ciąża/karmienie piersią
Po wszczepieniu protez piersi ciąża jest możliwa bez zagrożenia zarówno dla pacjentki, jak i dziecka, jednak po zabiegu zaleca się odczekać co najmniej sześć miesięcy. Jeśli chodzi o karmienie piersią, również nie jest ono niebezpieczne i w większości przypadków pozostaje możliwe.
Choroby autoimmunologiczne
Liczne międzynarodowe badania naukowe prowadzone na szeroką skalę na ten temat zgodnie wykazały, że ryzyko wystąpienia tego typu rzadkich chorób u pacjentek z implantami (zwłaszcza silikonowymi) nie jest większe niż w ogólnej populacji kobiet.
Protezy i nowotwory
– Do niedawna stan nauki sugerował, że wszczepienie protez piersi, w tym silikonowych, nie zwiększa ryzyka zachorowania na raka piersi. Rzeczywiście tak jest nadal w przypadku najpowszechniejszych typów raka piersi (gruczolakoraków, których częstość występowania nie zwiększa się w przypadku protezy piersi).
Jednakże w kontekście badań przesiewowych w kierunku nowotworu po wszczepieniu implantu, badanie kliniczne i badanie palpacyjne mogą być utrudnione, zwłaszcza w przypadku powłoki okołoprotezowej lub krzemoma. Podobnie obecność implantów może zakłócać wykonywanie i interpretację mammografii przesiewowej, które należy wykonywać regularnie. Dlatego zawsze powinnaś ujawniać, że masz implanty piersi. Dlatego w zależności od przypadku można zastosować określone specjalistyczne techniki radiologiczne (specyficzne projekcje, obrazy cyfrowe, USG, MRI itp.). Ponadto w przypadku wątpliwości diagnostycznych dotyczących raka piersi należy pamiętać, że obecność protez może wymagać bardziej inwazyjnych badań w celu uzyskania pewności diagnostycznej.
– Chłoniak anaplastyczny wielkokomórkowy (ALCL) związany z implantami piersi (ALCL-AIM) to wyjątkowa jednostka kliniczna, która w ostatnim czasie została zindywidualizowana. Jednostki tej należy szukać jedynie w przypadku udowodnionych objawów klinicznych (nawracający wysięk okołoprotezowy, zaczerwienienie piersi, zwiększona objętość piersi, wyczuwalny guz). Następnie należy przeprowadzić dokładną ocenę senologiczną, aby wyjaśnić charakter zmiany. W niemal 90% przypadków schorzenie to ma bardzo dobre rokowanie i zwykle jest wyleczone odpowiednim leczeniem chirurgicznym, polegającym na usunięciu protezy i torebki okołoprotezowej (kapsułktomia całkowita i całkowita). W około 10% przypadków patologia jest poważniejsza i wymaga leczenia chemioterapią i/lub radioterapią w zespole specjalizującym się w leczeniu chłoniaków.
Żywotność implantów
Choć widzimy, że u niektórych pacjentek implanty utrzymują się przez kilkadziesiąt lat bez większych zmian, wszczepienia protez piersi nie należy uważać za coś ostatecznego „na całe życie”. Zatem pacjent z implantami może się spodziewać, że pewnego dnia będzie musiał wymienić protezę, aby korzyści nadal występowały. Implanty, czymkolwiek by nie były, mają nieokreśloną żywotność, której nie da się dokładnie oszacować, gdyż podlegają one zjawisku zużywania się w zmiennym tempie. Dlatego nie można zagwarantować żywotności implantów. Należy jednak zaznaczyć, że nowa generacja implantów poczyniła znaczny postęp w zakresie wytrzymałości i niezawodności. Od dziesiątego roku konieczne będzie podniesienie kwestii wymiany protez, gdy pojawi się modyfikacja konsystencji.
obserwacja
Ważne jest, aby w ciągu kilku tygodni, a następnie miesięcy po implantacji, regularnie wykonywać badania kontrolne zlecone przez chirurga. W konsekwencji obecność implantów nie zwalnia z rutynowej kontroli lekarskiej (nadzoru ginekologicznego i badań przesiewowych w kierunku raka piersi), nawet jeśli nie wymaga dodatkowych badań związanych z tym nadzorem. Jednakże ważne jest, aby powiedzieć różnym lekarzom, że masz wszczepioną endoprotezoplastykę piersi. Zaleca się konsultację z chirurgiem plastycznym w sprawie implantów co dwa do trzech lat, ale poza tą kontrolą ważne jest, aby zgłosić się na konsultację natychmiast po wykryciu modyfikacji w jednej lub obu piersiach. lub po poważnej kontuzji.
MOŻLIWE KOMPLIKACJE
Powiększanie piersi protetyką, choć wykonywane ze względów czysto estetycznych, jest jednak prawdziwym zabiegiem chirurgicznym, który niesie ze sobą ryzyko związane z każdym zabiegiem medycznym, niezależnie od tego, jak minimalnym. Należy rozróżnić powikłania związane ze znieczuleniem i powikłania związane z zabiegiem chirurgicznym: W odniesieniu do znieczulenia podczas obowiązkowej konsultacji przedoperacyjnej anestezjolog sam informuje pacjenta o ryzyku związanym ze znieczuleniem. Powinieneś wiedzieć, że znieczulenie, czymkolwiek jest, powoduje reakcje w organizmie, które czasami są nieprzewidywalne i mniej lub bardziej łatwe do kontrolowania. Jednak dzięki skorzystaniu z pomocy kompetentnego anestezjologa pracującego w warunkach prawdziwie chirurgicznych ryzyko stało się statystycznie bardzo niskie. Rzeczywiście należy pamiętać, że techniki, środki znieczulające i techniki monitorowania poczyniły ogromne postępy w ciągu ostatnich trzydziestu lat, zapewniając optymalne bezpieczeństwo, zwłaszcza gdy interwencja jest wykonywana poza oddziałem ratunkowym i u zdrowego pacjenta; Jeśli chodzi o gest chirurgiczny, wybierając wykwalifikowanego i kompetentnego chirurga plastycznego przeszkolonego w tego typu zabiegach, maksymalnie ograniczysz to ryzyko, ale nie wyeliminujesz go całkowicie. W praktyce zdecydowana większość operacji powiększania piersi wykonywanych w ramach zasad przebiega bezproblemowo, przebieg pooperacyjny jest nieskomplikowany, a pacjentki są w pełni zadowolone z efektów. Czasami jednak w trakcie zabiegu mogą pojawić się powikłania, niektóre z nich są związane z operacją piersi, a inne są konkretnie związane z implantami:
Powikłania nieodłącznie związane z chirurgią piersi
• Wysięk, infekcja-krwiak: nagromadzenie krwi wokół protezy jest wczesnym powikłaniem, które może wystąpić w pierwszych godzinach. Jeśli jest to ważne, lepiej jest wrócić na salę operacyjną, aby usunąć krew i zatrzymać krwawienie w miejscu jego powstania;
– wysięk surowiczy: gromadzenie się płynu limfatycznego wokół protezy jest zjawiskiem dość powszechnym, któremu często towarzyszy znaczny obrzęk. Prowadzi to po prostu do tymczasowego zwiększenia objętości piersi. Znika samoistnie i stopniowo;
– infekcja: rzadka po tego typu operacji. Nie można go wyleczyć samą antybiotykoterapią i wówczas konieczna jest diagnostyka chirurgiczna w celu drenażu i usunięcia implantu na kilka miesięcy (czas potrzebny na zainstalowanie nowej protezy bez ryzyka). Można również wspomnieć o trzech innych specyficznych postaciach infekcji:
– infekcja późna „cicha”: jest to infekcja o niewielu objawach i bez wyraźnych objawów w badaniu, która czasami może wystąpić kilka lat po implantacji;
– mikroropnie: najczęściej rozwijają się w miejscu szwu i szybko ustępują po usunięciu wtrąconej nici i leczeniu miejscowym;
- Wstrząs toksyczny gronkowcowy: zgłaszano niezwykle rzadkie przypadki tego ciężkiego uogólnionego zespołu zakaźnego.
• Martwica skóry Występuje w wyniku niedostatecznego utlenowania tkanek na skutek miejscowego niedostatecznego dopływu krwi, czemu może sprzyjać nadmierne obciążenie, krwiak, infekcja lub nałogowe palenie tytoniu u pacjenta. Jest to bardzo rzadkie, ale niebezpieczne powikłanie, ponieważ w skrajnych przypadkach może prowadzić do miejscowego odsłonięcia protezy, w szczególności na skutek rozejścia się szwów. Często wymagana jest operacja rewizyjna, czasami wymagająca tymczasowego usunięcia implantu.
• Anomalie gojenia W procesie gojenia zachodzą zjawiska raczej losowe, czasami zdarza się, że w dłuższej perspektywie blizny nie są tak niewidoczne jak oczekiwano, co wówczas może przybierać różne aspekty: rozszerzone, cofające się, zlutowane, przebarwione lub hipopigmentowane, przerosłe (obrzęk) lub nawet wyłącznie keloid.
• Zmiana czułości. Są częste w pierwszych miesiącach, ale najczęściej ustępują. Jednakże w rzadkich przypadkach może utrzymywać się pewien stopień dysestezji (zmniejszona lub zwiększona wrażliwość na dotyk), szczególnie w okolicy otoczki i brodawki. • Mlekotok/wysięk mleczny Zgłaszano bardzo rzadkie przypadki niewyjaśnionej pooperacyjnej stymulacji hormonalnej prowadzącej do wycieku mleka („mlekotok”), ze sporadycznym gromadzeniem się płynu wokół protezy.
• Odma opłucnowa Rzadko, wymaga specjalnego leczenia.
Zagrożenia związane z implantami
• Tworzenie się „fałd” lub pojawianie się „fal”Ponieważ implanty są elastyczne, możliwe jest, że otoczka implantu się pomarszczy, a fałdy te będą wyczuwalne lub nawet widoczne pod skórą w niektórych pozycjach, dając wrażenie fal. Zjawisko to występuje najczęściej u szczupłych pacjentek i można je leczyć lipomodelingiem, który polega na nałożeniu pod skórę piersi cienkiej warstwy tłuszczu w celu „zakamuflowania” implantu.
•„Muszle
Fizjologiczną, normalną i trwałą reakcją organizmu człowieka na obecność ciała obcego jest odizolowanie go od otaczających tkanek poprzez utworzenie szczelnej membrany otaczającej implant, zwanej „kapsułą okołoprotezową”. Zwykle otoczka ta jest cienka, elastyczna i niewidoczna, ale zdarza się, że reakcja nasila się i kapsułka gęstnieje, staje się włóknista i cofa się, ściskając implant, otrzymując wówczas nazwę „skorupa”. W zależności od nasilenia zjawiska może to prowadzić do: prostego pogrubienia piersi, czasem drażniącego zwężenia, a nawet widocznej deformacji z globulizacją protezy, co w skrajnym stopniu prowadzi do twardej, bolesnej, mniej lub bardziej bolesnej ekscentryczny obszar. To cofające się zwłóknienie jest czasami wtórne do krwiaka lub infekcji, ale w większości przypadków jego wystąpienie pozostaje nieprzewidywalne z powodu przypadkowych reakcji organicznych.
W ostatnich latach dokonał się ogromny postęp w technice chirurgicznej, ale przede wszystkim w projektowaniu i budowie implantów, co doprowadziło do bardzo znacznego zmniejszenia szybkości i intensywności sztywności. Jeśli to konieczne, ponowna operacja może skorygować taki przykurcz poprzez przecięcie torebki („kapsulotomia”).
• Pęknięcie Widzieliśmy, że implantów nie można uważać za trwałe. Dlatego z biegiem czasu może nastąpić utrata szczelności powłoki. Może to być zwykła porowatość, dziury, mikropęknięcia, a nawet prawdziwe dziury. W bardzo rzadkich przypadkach może to być wynikiem ciężkiego urazu lub przypadkowego przebicia, a znacznie częściej wynikiem postępującego zużycia ściany na skutek starości. We wszystkich przypadkach prowadzi to do możliwego wycieku wypełnienia protetycznego z różnymi konsekwencjami, w zależności od charakteru tej zawartości:
- w przypadku soli fizjologicznej lub wchłanialnego hydrożelu obserwuje się częściową lub całkowitą deflację, szybką lub szybką deflację;
– w przypadku żelu silikonowego (niewchłanialnego) pozostaje on wewnątrz membrany izolującej protezę. Może to następnie wpłynąć na wygląd kadłuba, ale może również pozostać niezauważone i całkowicie niezauważone. Jednak w niektórych przypadkach, które stały się znacznie rzadsze (szczególnie ze względu na lepszą „przyczepność” nowoczesnych żeli), można zaobserwować stopniowe przenikanie żelu do otaczających tkanek. Pęknięcie protezy najczęściej wymaga interwencji polegającej na wymianie implantów.
• Nieprawidłowe położenie, przemieszczenie Nieprawidłowe położenie lub wtórne przemieszczenie implantów, które następnie wpływa na kształt piersi, może czasami uzasadniać korekcję chirurgiczną.
• Rotacja Choć rotacja protezy „anatomicznej” jest w praktyce stosunkowo rzadka, teoretycznie jest możliwa i może mieć wpływ na efekt estetyczny.
• Deformacja ściany klatki piersiowej. W rzadkich przypadkach protezy z włóknistą skorupą pozostawione na miejscu przez dłuższy czas mogą odcisnąć się na tkance, powodując po usunięciu deformację ściany klatki piersiowej trudną do skorygowania.
• Późna tkanka surowicza okołoprotezowa. W bardzo rzadkich przypadkach wokół protezy może pojawić się późny wysięk. Tak późny wysięk, szczególnie jeśli jest związany z innymi anomaliami klinicznymi gruczołu sutkowego, wymaga oceny senologicznej przez senologa radiologa. Ocena wyjściowa będzie obejmowała USG z nakłuciem wysięku. Doprowadzony w ten sposób płyn będzie przedmiotem badań w poszukiwaniu komórek chłoniaka. W zależności od wyników pierwszych badań włóknistej peryprotezy (kapsulektomii) konieczna może być cyfrowa mammografia i/lub MRI, umożliwiające biopsję w celu wykrycia bardzo rzadkiego chłoniaka anaplastycznego wielkokomórkowego związanego z implantem piersi (ALCL-AIM).
Dodaj komentarz